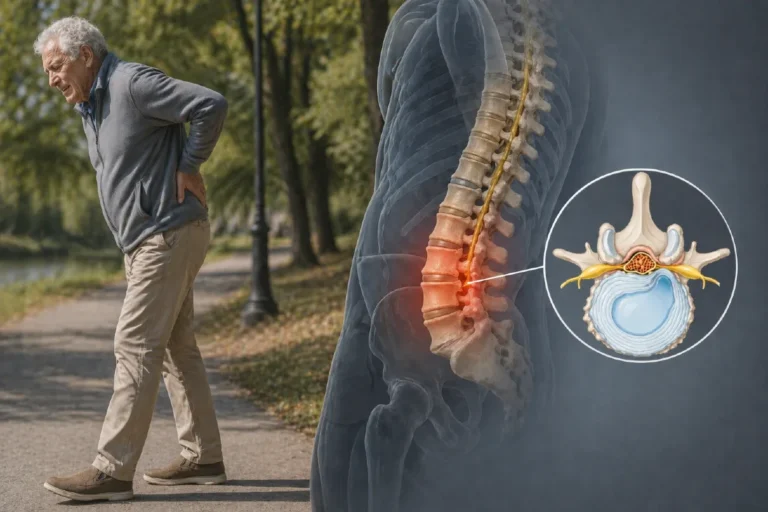
Išijas je stanje koja uzrokuje bol koja se širi iz donjeg dijela leđa ili stražnjice niz nogu, najčešće ispod koljena pa sve do stopala i nožnih prstiju. Najčešće nastaje kada zbog hernije diska dođe do iritacije ili kompresije živčanih korijenova u lumbalnoj kralježnici koji formiraju ishijadični živac. Uz bol, mogu se pojaviti trnci, utrnulost i slabost mišića, što ponekad značajno otežava svakodnevne aktivnosti.
U ovom članku donosimo 12 najvažnijih pitanja i odgovora o išijasu: od simptoma, trajanja i liječenja, do indikacija za MR i operaciju – jasno i stručno, prema važećim smjernicama i osobnom iskustvu odgovara fizijatar.
1. Što je išijas?
Išijas (lumboishijalgija) označava bol koja se širi iz donjeg dijela leđa ili stražnjice niz nogu, najčešće ispod koljena pa sve do stopala i nožnih prstiju. Uzrokovan je iritacijom ili kompresijom živčanih korijenova u lumbalnoj kralježnici koji sudjeluju u formiranju ishijadičnog živca (n. ischiadicus).
Osim boli mogu se pojaviti i neurološki simptomi poput slabosti mišića, trnaca, utrnulosti ili promjena refleksa. U oko 90 % slučajeva uzrok išijasa je hernija diska koja pritišće živčani korijen. Mogući su i drugi uzroci, poput suženja spinalnog kanala ili intervertebralnih otvora (foraminalna stenoza), a rjeđe tumori, ciste ili infekcije u području kralježnice.
Nije svaka bol koja se širi iz donjeg dijela leđa prema nozi išijas! Bol koja potječe iz određenih struktura lumbalne kralježnice, poput fasetnih ili sakroilijakalnih zglobova, također se može širiti prema nozi — najčešće u području natkoljenice. Takva bol nije uzrokovana kompresijom živca te se naziva prenesena bol.
2. Što je ishijadični živac (n. ischiadicus)?
Ishijadični živac (nervus ischiadicus) najveći je i najduži živac u ljudskom tijelu. Nastaje spajanjem živčanih korijenova iz donjeg dijela lumbalne i gornjeg dijela sakralne kralježnice (L4–S3). Izlazi iz zdjelice kroz područje stražnjice te se spušta niz stražnju stranu natkoljenice, gdje se u razini koljena grana prema potkoljenici, stopalu i nožnim prstima.
Išijadični živac ima ključnu ulogu u motoričkoj i osjetnoj funkciji donjeg ekstremiteta. Sudjeluje u inervaciji mišića stražnje lože natkoljenice te, putem svojih završnih grana (tibijalnog i zajedničkog peronealnog živca), inervira većinu mišića potkoljenice i stopala, omogućujući pokrete kuka, koljena, gležnja i stopala. Istodobno prenosi osjetne informacije sa stražnje i vanjske strane potkoljenice te s velikog dijela stopala.
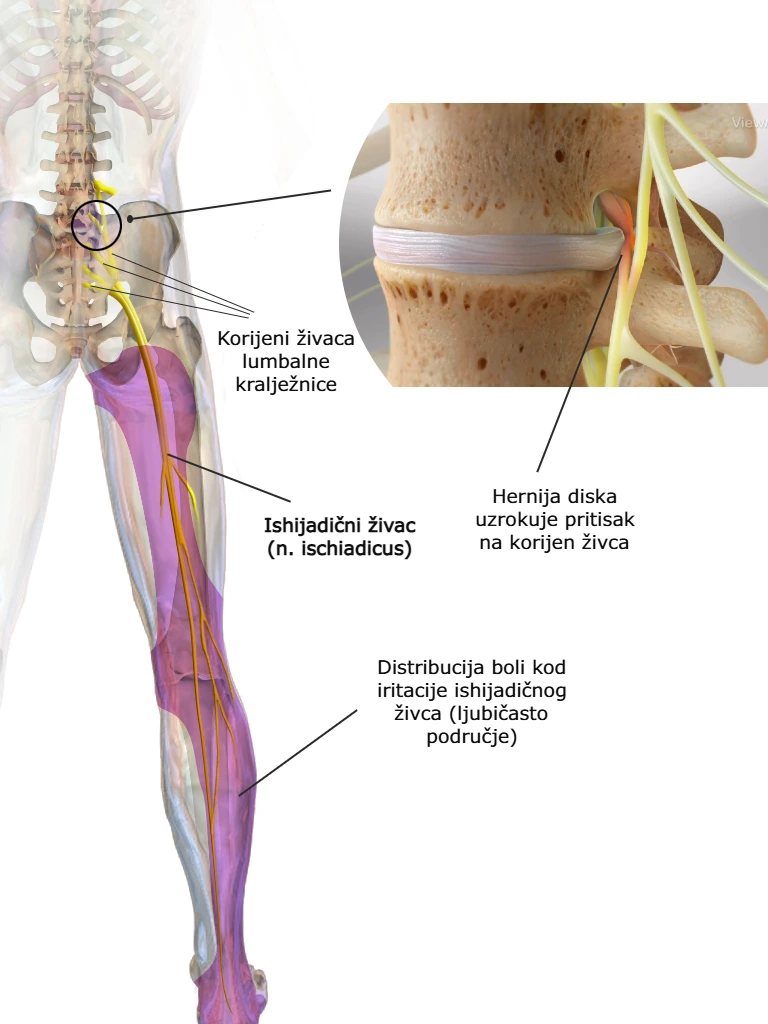
3. Zašto nastaje išijas?
Najčešći uzrok išijasa je, pogotovo kod mlađih osoba, hernija ili izbočenje (bulging) lumbalnog intervertebralnog diska, pri čemu dolazi do pritiska ili iritacije živčanih korijenova. Kod starijih osoba simptomi se često razvijaju kao posljedica degenerativnih promjena kralježnice (spondiloze). One uključuju suženje spinalnog kanala (spinalna stenoza) i intervertebralnih otvora (foraminalna stenoza), stvaranje koštanih izraslina (osteofita), zadebljanje žutih ligamenata te artrozu fasetnih zglobova. Sve ove promjene mogu suziti prostor za živčane strukture i uzrokovati njihovu iritaciju ili kompresiju.
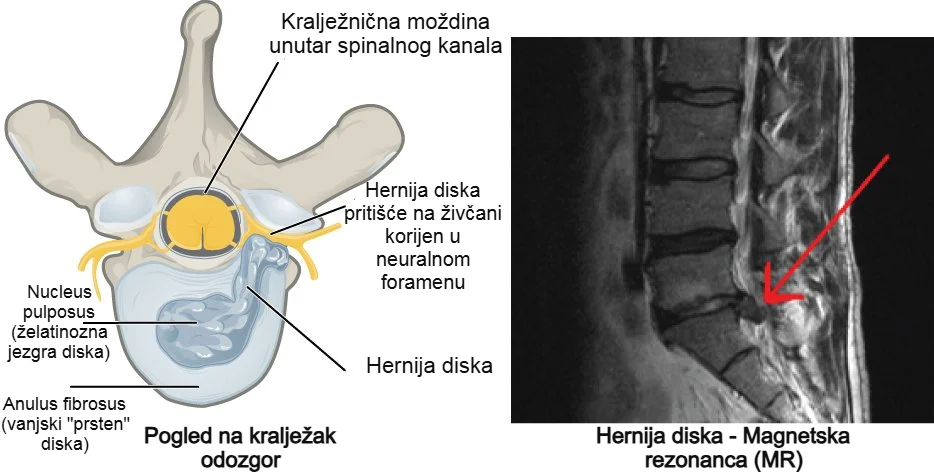
Ishijadične tegobe mogu nastati i zbog spondilolisteze, odnosno pomaka jednog kralješka u odnosu na drugi, što može dovesti do mehaničkog pritiska na živčane korijenove. Rjeđe uzroke čine tumori, ciste, infekcije ili druge strukturne promjene u području kralježnice.
Simptomi išijasa ne nastaju samo zbog mehaničkog pritiska na živčani korijen, već su rezultat kombinacije kompresije te upalnih i imunoloških procesa koji nadražuju i senzibiliziraju živčano tkivo. Središnji dio intervertebralnog diska (nucleus pulposus), koji obično izlazi van kod hernije diska, ima izražena upalna svojstva kada dospije u okolno tkivo. Kada dođe u kontakt sa živčanim korijenom, može potaknuti bol, poremetiti provođenje živčanih impulsa i uzrokovati strukturne promjene živčanog tkiva.
Iako sama mehanička kompresija nije jedini uzrok simptoma, ona može pojačati upalni odgovor. Dugotrajna, čak i blaža kompresija živčanog korijena potiče stvaranje upalnih molekula, čime se dodatno pojačava iritacija i osjetljivost živca.
4. Išijas simptomi – kako ih prepoznati
Glavni i vodeći simptom išijasa je bol koja se širi iz donjeg dijela leđa ili stražnjice niz nogu, najčešće ispod koljena pa sve do stopala. Išijas može započeti naglo, primjerice nakon fizičkog napora ili “nezgodnog” pokreta, ali se može razvijati i postupno tijekom nekoliko dana.
Bol kod išijasa često je vrlo jaka i može značajno otežavati obavljanje svakodnevnih aktivnosti. Pacijenti je najčešće opisuju kao kombinaciju tupe i oštre boli smještene duboko u nozi, a nerijetko i kao trgajuću ili žareću bol, odnosno kao izraženu napetost mišića stražnje lože natkoljenice i lista. Bol je najčešće prisutna tijekom većeg dijela dana, a dodatno se pogoršava pri sjedenju, hodanju ili pokretima lumbalne kralježnice. Nerijetko se javlja i noću, što može značajno narušiti kvalitetu sna. Pojačanje boli pri kašljanju, kihanju ili napinjanju nije rijetkost.
Bol u donjem dijelu leđa može pratiti išijas – lumbago s išijasom, ali nije uvijek prisutna. Obično se javlja u području L5-S1 (lumbosakralni prijelaz).
Karakteristično za išijas: bol u nozi obično je izraženija od boli u donjem dijelu leđa.
Smjer širenja boli često ovisi o tome koji je živčani korijen zahvaćen. Kod iritacije korijena L5 bol se obično širi straga i bočno niz natkoljenicu i potkoljenicu te u gornji dio stopala. Bol kod kompresije korijena S1 širi stražnjom stranom natkoljenice i lista do pete, ponekad i vanjski dio stopala. Kod zahvaćenosti L4 bol se obično širi prednjom stranom natkoljenice do koljena i ponekad se pogrešno pripisuje problemima kuka.
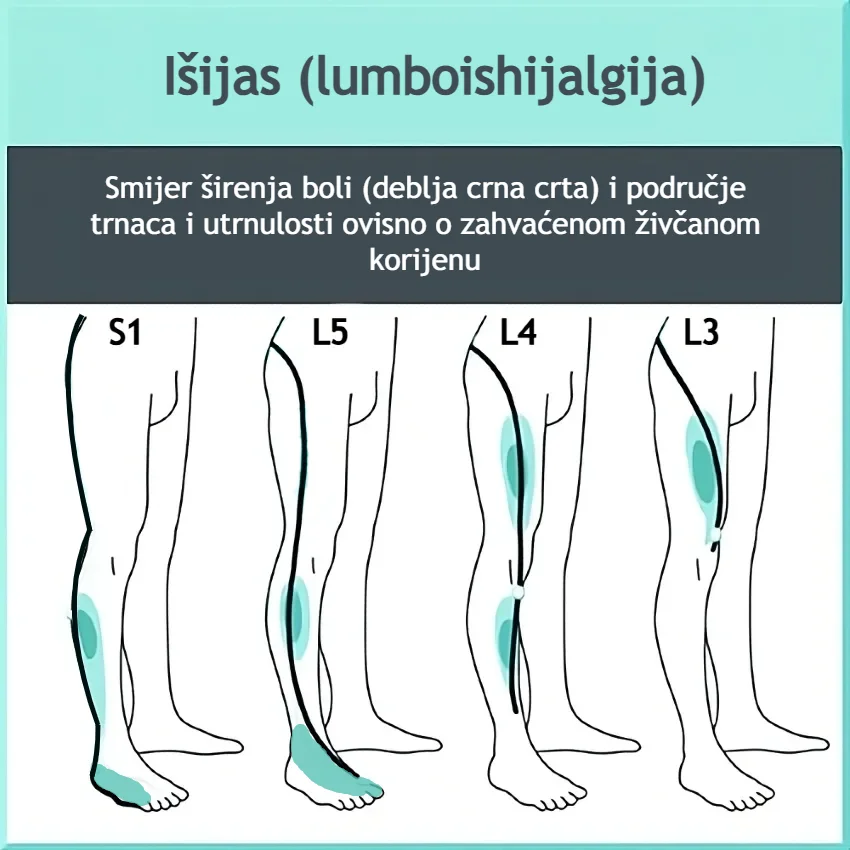
Išijas je najčešće jednostran, no obostrani simptomi mogu se pojaviti kod središnje hernije diska, lumbalne stenoze ili spondilolisteze. Neki bolesnici zauzimaju specifičan položaj tijela, primjerice blago saginjanje prema naprijed ili u stranu, kako bi smanjili pritisak na živac.
Uz bol se mogu javiti i trnci, žarenje ili utrnulost duž područja koje inervira zahvaćeni živac. Slabost mišića prisutna je u manjem broju slučajeva, a rijetko je dovoljno izražena da uzrokuje pad stopala ili vidljive poremećaje hoda.
5. Rizični faktori za išijas – kod koga se najčešće javlja?
Išijas se češće javlja kod osoba koje već imaju epizode križobolje. Ne postoji jasna razlika u učestalosti između muškaraca i žena. Simptomi se najčešće pojavljuju u četvrtom desetljeću života. Išijas se rijetko javlja prije 20. godine, osim u slučajevima traume ili specifičnih strukturnih promjena kralježnice. Određeni životni i radni čimbenici također mogu povećati rizik od razvoja simptoma.
Najčešći rizični faktori uključuju:
- Prethodne epizode križobolje – osobe koje već imaju bolove u donjem dijelu leđa imaju veći rizik za razvoj išijasa (lumbago s išijasom).
- Dob između 30 i 50 godina – u tom razdoblju češće dolazi do degenerativnih promjena diska koje mogu dovesti do iritacije živčanih korijenova.
- Višak tjelesne težine i pretilost – povećano mehaničko opterećenje kralježnice ubrzava degeneraciju diska i može pojačati upalne procese.
- Pušenje – povezano je s većim rizikom od križobolje i degenerativnih promjena diska; povećan rizik zabilježen je i kod bivših pušača, iako točan mehanizam još nije u potpunosti razjašnjen.
- Radna i fizička opterećenja – dugotrajni neprirodni položaji tijela, izloženost vibracijama cijelog tijela (npr. vozači), često dizanje tereta i ponavljajuća opterećenja kralježnice povezani su s većim rizikom od bolova u donjem dijelu leđa i mogućeg razvoja išijasa.
- Traume i nagla opterećenja – ozljede ili nagli pokreti koji preopterećuju lumbalnu kralježnicu mogu povećati vjerojatnost iritacije živčanih korijenova.
6. Kako se postavlja dijagnoza išijasa?
Dijagnoza išijasa najčešće se postavlja na temelju razgovora s bolesnikom i kliničkog pregleda. Glavni simptom je bol koja se iz donjeg dijela leđa širi niz jednu nogu. Bol obično prati put određenog živčanog korijena (dermatom), a mogu biti prisutni i trnci, utrnulost ili smanjen osjet.
Najpoznatiji test za išijas koji koriste liječnici prilikom pregleda je podizanje ispružene noge (Lasegueov test), kojim se može procijeniti nadraženost živčanog korijena. Koristi se i križni test podizanja noge. Dijagnoza je vjerojatna kada bolesnik ima tipičnu bol koja se širi u jednu nogu te pozitivan nalaz neuroloških testova koji upućuju na pritisak ili oštećenje živca.
Znakovi koji upućuju na išijas
- Jača bol u nozi nego u donjem dijelu leđa
- Širenje boli prema stopalu ili prstima
- Utrnulost ili trnci u istoj regiji
- Pojačanje boli u nozi tijekom podizanja ispružene noge (Lasegueov test)
- Neurološki deficit ograničen na jedan živčani korijen
Slikovne pretrage poput rendgena, magnetske rezonance ili CT-a nisu potrebe za postavljanje dijagnoze išijasa. U akutnoj fazi slikanje je potrebno samo ako postoje znakovi ozbiljnije bolesti (npr. infekcija, prijelom ili tumor).
7. Kada i zašto raditi RTG ili MR kod išijasa?
Prvo ćemo odgovoriti na jedno vrlo često pitanje: Treba li svaka osoba s išijasom učiniti RTG ili MR kralježnice? Apsolutno ne. Dapače, velika većina pacijenata s išijasom nikada neće trebati slikovne pretrage kralježnice. U nastavku objašnjavamo kada i zašto su slikovne pretrage doista potrebne te u kojim situacijama mogu pomoći u postavljanju dijagnoze i planiranju liječenja.
U akutnoj fazi, prvih nekoliko tjedana od nastanka simptoma, slikanje je potrebno samo ako postoji sumnja da je išijas uzrokovan ozbiljnijim bolestima (npr. infekcija, prijelom ili tumor), a ne hernijom diska. Također ako postoji značajan neurološki deficit — značajna slabost mišića ili gubitak kontrole stolice ili mokrenja potrebno je učiniti dodatne slikovne pretrage.
Rendgen lumbosakralne kralježnice (RTG) ne može prikazati niti disk niti kompresiju na korijen živca. Može prikazati degenerativne promjene koje ionako imaju malo veze sa simptomima te frakture ili spondilolsitezu koji ipak nisu tako čest uzrok išijasa.
Kod bolesnika kod kojih jaka bol i dalje ne popušta i nakon 6-8 tjedana liječenja lijekovima i fizikalnom terapijom, MR može pomoći potvrditi prisutnost hernije diska s kompresijom živčanog korijena. Ipak, važno je znati da hernija diska nije rijetkost — nalazi se kod 20–36 % ljudi koji nemaju nikakve simptome i nemaju išijas. To znači da prisutnost hernije na snimci sama po sebi ne opravdava odmah invazivno liječenje i uvijek se mora tumačiti u kontekstu kliničke slike.
Zaključak:
Slikanje kod većine pacijenata s išijasom nije potrebno! Ako se radi o išijasu koji je uzrokovan hernijom diska — što je najčešće slučaj, slikanje (MR ili RTG) neće promijeniti tijek bolesti ili liječenja niti ubrzati oporavak.
8. Koliko je trajanje išijasa i kakva je prognoza?
Unatoč tome što išijas uzrokuje jake bolove i otežava svakodnevno funkcioniranje prognoza je ohrabrujuća i povoljna. Išijas se povlači spontano i kod većine bolesnika tegobe se značajno poboljšavaju unutar nekoliko tjedana. Akutna bol obično traje 2–6 tjedana, a uz konzervativno liječenje poput odmora, lijekova protiv bolova i fizikalne terapije, simptomi postupno slabe.
Istraživanja pokazuju da gotovo 50 % pacijenata s akutnim išijasom osjeti poboljšanje već unutar 10 dana, dok oko 75 % pacijenata bilježi poboljšanje nakon 4 tjedna 1.
Bez kirurškog zahvata, oko 80 % pacijenata potpuno se oporavi unutar 8 tjedana, a čak 95 % oporavi se unutar jedne godine 2.
Prognoza išijasa je stoga vrlo dobra, a operativno liječenje potrebno je samo kod malog broja pacijenata.
9. Liječenje išijasa
Postoji konsenzus da liječenje išijasa u prvih 6–8 tjedana treba biti konzervativno. To znači da se uglavnom koriste lijekovi i fizikalna terapija, dok se operacija razmatra samo ako simptomi ne popuštaju ili postoji ozbiljan neurološki deficit. U nastavku odgovaramo na najčešća pitanja o dostupnim metodama liječenja.
10. Koje su najbolje tablete za išijas?
Za ublažavanje boli i liječenje išijas koristi se nekoliko vrsta lijekova – nesteroidni protuupalni lijekovi (NSAR), paracetamol, opioidi te dosta rjeđe antiepileptici i antidepresivi.
Iako se nesteroidni protuupalni lijekovi (NSAR) poput ibuprofena ili diklofenaka često koriste za različite bolne tegobe, kod išijasa njihov učinak je vrlo ograničen – slabo ili nikako ne ublažavaju bol. Mogu se isprobati u ranoj fazi, ali ako ne donose olakšanje, njihovo uzimanje nije potrebno i treba ga prekinuti. Slično se pokazalo i za paracetamol – učinak je vrlo slab ili ga nema.
Lijek Normabel (diazepam) koji se ponekad koristi kod išijasa za „opuštanje“ mišića nije pokazao učinkovitost. Naprotiv, kod nekih pacijenata bol se paradoksalno može pogoršati, pa se njegova primjena ne preporučuje.
Opioidi (npr. tramadol) mogu se koristiti kratkoročno za kontrolu jake boli, međutim također s upitnim učinkom. Dugotrajna primjena se ne preporučuje zbog nuspojava poput vrtoglavice, pospanosti, zatvora i drugih neželjenih efekata. Kronična uporaba opioida paradoksalno može pojačati osjećaj boli.
Antiepileptici, koji se koriste kod drugih vrsta neuropatske boli, nisu učinkoviti kod išijasa i stoga se ne preporučuju za rutinsko liječenje.
Zaključak:
Iz prikazanog je vidljivo da išijas slabo reagira na lijekove. Preporučuje se stoga prvo pokušati s NSAR-ima poput ibuprofena. Ako to ne donosi olakšanje, liječnik može propisati drugi lijek, primjerice tramadol. Iz iskustva, tramadol može biti nešto učinkovitiji od nesteroidnih protuupalnih lijekova kod ublažavanja boli uzrokovane išijasom, ali njegova primjena treba biti kratkotrajna zbog mogućih nuspojava.
11. Išijas i hodanje te druge fizičke aktivnosti
Mnogi pacijenti s išijasom pitaju se koliko smiju hodati ili vježbati dok imaju išijas. Može li fizička aktivnost i kretanje pogoršati stanje? Strogo mirovanje u krevetu se ne preporučuje – može čak usporiti tijek oporavka i produžiti trajanje simptoma. Pacijentima je dozvoljeno kretati se onoliko koliko mogu podnijeti bol, a lagano hodanje i druge umjerene fizičke aktivnosti obično pomažu u održavanju funkcije mišića i cirkulacije.
Važno je znati da hodanje i fizička aktivnost neće dovesti do novog “pomaka” diska niti dodatne kompresije živčanog korijena. Aktivnosti poput hodanja, blagog istezanja ili jednostavnih vježbi za leđa često ublažavaju bol i ubrzavaju oporavak. Pacijentima se preporučuje postupno povećavati trajanje i intenzitet hodanja prema vlastitoj toleranciji.
Zaključak:
Umjerena aktivnost i hodanje je sigurno i korisno kod išijasa, dok dugotrajno mirovanje u krevetu može biti štetno. Cilj je održavati pokretljivost i funkciju, smanjujući pritom bol koliko god je moguće.
12. Kada je potrebna operacija kod išijasa?
Na sreću, operacija je potrebna samo kod malog broja pacijenata s išijasom. Većina bolesnika oporavi se uz konzervativno liječenje bez potrebe za kirurškim zahvatom.
Postoje rijetke situacije kada je operativno liječenje nužno (apsolutne indikacije za operaciju), a to su: poremećaj (gubitak kontrole) mokrenja ili stolice i progresivna slabost mišića. Važno je za reći da išijas vrlo rijetko uzrokuje bilo kakvo trajno oštećenje, živca ili drugih struktura.
Najčešći razlog za razmatranje operacije nije hitnost, nego želja za bržim smanjenjem boli i poboljšanjem funkcije kod pacijenata kod kojih je oporavak spor. U praksi, ako simptomi traju dulje od 6–8 tjedana i ne reagiraju na konzervativno liječenje, a magnetska rezonanca potvrdi herniju diska kao uzrok pritiska na živčani korijen, pacijentu se može ponuditi operativni zahvat.
Najčešći operativni zahvat je mikrodiscektomija, pri čemu kirurg kroz mali rez uklanja dio protrudiranog diska koji pritišće živčani korijen. Cilj zahvata je smanjiti pritisak na živac i tako ublažiti bol te omogućiti brži oporavak funkcije.
Istraživanja pokazuju da operacija ubrzava oporavak — nastupa otprilike oko 4 tjedna nakon rane operacije, u usporedbi s oko 12 tjedana kod konzervativnog liječenja.
Zaključak:
Operacija donosi brže olakšanje simptoma tijekom prvih mjeseci, ali se razlike postupno smanjuju, da bi nakon otprilike jedne godine ukupni oporavak bio sličan — oko 95 % pacijenata dobro se oporavi bez obzira na način liječenja.
Najvažnije činjenice o išijasu
- Išijas nije svaka bol u nozi: Išijas (lumboishijalgija) je bol koja se širi niz nogu zbog iritacije ili kompresije živčanog korijena.
- Najčešći uzrok je hernija diska, ali simptomi mogu nastati i zbog degenerativnih promjena kralježnice ili suženja spinalnog kanala.
- Dijagnoza se najčešće postavlja klinički, na temelju simptoma i pregleda – snimanje u početku obično nije potrebno.
- Prognoza je vrlo dobra: većina pacijenata osjeti poboljšanje unutar nekoliko tjedana i oporavi se bez operacije.
- Lijekovi imaju ograničen učinak, pa je naglasak na kretanju i postupnom povratku svakodnevnim aktivnostima.
- Strogo mirovanje u krevetu se ne preporučuje – hodanje i umjerena fizička aktivnost su sigurni i korisni.
- Operacija je potrebna rijetko i najčešće se razmatra nakon 6–8 tjedana neuspješnog konzervativnog liječenja ili kod ozbiljnog neurološkog deficita.
- Operacija može ubrzati oporavak, ali su dugoročni rezultati nakon godinu dana slični kao i kod konzervativnog liječenja.
Tubach F, Beauté J, Leclerc A. Natural history and prognostic indicators of sciatica. J Clin Epidemiol. 2004 Feb;57(2):174-9. doi: 10.1016/S0895-4356(03)00257-9.
National Guideline Centre (UK). Evidence review for pharmacological management of sciatica: Low back pain and sciatica in over 16s: assessment and management. London: NICE; 2020.
Ostelo RW. Physiotherapy management of sciatica. J Physiother. 2020 Apr;66(2):83-88.
Fairag M, Kurdi R, Alkathiry A, et al. Risk Factors, Prevention, and Primary and Secondary Management of Sciatica: An Updated Overview. Cureus. 2022 Nov 12;14(11):e31405.
Valat JP, Genevay S, Marty M, Rozenberg S, Koes B. Sciatica. Best Pract Res Clin Rheumatol. 2010 Apr;24(2):241-52.
Longo DL, Ropper AH, Zafonte RD. Sciatica. N Engl J Med. 2015;372(13):1240–1248.
Cook CE, Taylor J, Wright A, et al. Risk factors for first time incidence sciatica: a systematic review. Physiother Res Int. 2014 Jun;19(2):65-78.
Stafford MA, Peng P, Hill DA. Sciatica: a review of history, epidemiology, pathogenesis, and the role of epidural steroid injection in management. Br J Anaesth. 2007 Oct;99(4):461-73.
Vroomen PC, de Krom MC, Slofstra PD, Knottnerus JA. Conservative treatment of sciatica: a systematic review. J Spinal Disord. 2000 Dec;13(6):463-9.
Legrand E, Bouvard B, Audran M, et al. Sciatica from disk herniation: Medical treatment or surgery? Joint Bone Spine. 2007 Dec;74(6):530-5.