Bol u kuku čest je simptom koji može značajno ograničiti svakodnevne aktivnosti poput hodanja, stajanja ili sjedenja. Tegobe se mogu pojaviti u svakoj životnoj dobi, a uzroci variraju ovisno o dobi, spolu i životnom stilu pacijenta.
Ponekad je teško točno odrediti izvor boli jer se ona može osjećati ne samo u samom zglobu kuka, već i u preponama ili bedru. Razumijevanje mogućih uzroka, prepoznavanje simptoma i pravovremeno traženje stručne pomoći ključno je za očuvanje funkcije zgloba i kvalitetu života.
Cilj ovog članka je upoznati čitatelje s najčešćim uzrocima boli u kuku, opisati dijagnostičke postupke i mogućnosti liječenja te sažeto predstaviti 10 najčešćih problema koji dovode do pojave ovog simptoma.
Anatomija kuka i funkcija
Da bismo bolje razumjeli i pratili članak nešto ćemo reći o samoj građi i funkciji zgloba kuka.

Zglob kuka je sinovijalni zglob u obliku kugle i ležišta, gdje je glava bedrene kosti kuglastog oblika, a ležište zgloba čini kuglasto udubljene u zdjeličnoj kosti koje nazivamo acetabulum. Zglob je izvana obavijen zglobnom čahurom i čvrstim ligamentima koji povećavaju stabilnost zgloba. Kao rezultat ovakve građe zglob kuka posjeduje veliku stabilnost, ali također omogućuje pokret u svim smjerovima. Glavna funkcija mu je prijenos težine između gornjeg i donjeg dijela tijela.
Unutarnji rub acetabuluma obložen je fibroznom hrskavicom, poznatom kao labrum, koja produbljuje zglob i smanjuje trenje, omogućujući glatko kretanje kostiju. Površine koje se dodiruju prekrivene su glatkom zglobnom hrskavicom, čija je uloga raspodjela opterećenja i ublažavanje trenja tijekom pokreta. Očuvanje hrskavice presudno je za dugoročno zdravlje kuka i prevenciju boli.
Kuk svoju složenu funkciju duguje i mišićima koji ga okružuju. Oni omogućuju širok raspon pokreta – od pregibanja i opružanja, preko odmicanja i primicanja, pa sve do unutarnje i vanjske rotacije. Zahvaljujući tome, kuk je nakon ramena drugi najpokretljiviji zglob u tijelu.
Zbog svoje povezanosti s živcima iz lumbosakralne regije, ponekad je teško razlikovati bol koja potječe iz kuka od one koja zapravo dolazi iz donjeg dijela kralježnice. Upravo zato razumijevanje građe i funkcije kuka važno je za pravilno prepoznavanje uzroka tegoba.
Bol u kuku: Što simptomi govore o uzroku boli
Bol u kuku može se manifestirati na različite načine – od tupe, stalne boli do iznenadnih, oštrih bolova koji otežavaju kretanje. Simptomi se ne moraju uvijek javljati samo u samom kuku, već i u preponama, bedru ili čak stražnjici, što ponekad otežava prepoznavanje pravog izvora problema. Upravo način na koji se bol javlja i gdje je lokalizirana često daje važne tragove o mogućem uzroku.
Razna stanja koja izazivaju bol u kukovima mogu izazivati karakteristične simptome:
Najčešći simptomi boli u kuku
- Lokalizacija boli – bol u kuku se može osjećati u području samog kuka, ali i prepona, stražnjice ili donjeg dijela leđa.
- Širenje boli – može zračiti prema bedru sve do koljena, prednjom ili bočnom stranom natkoljenice (bol u kuku i nozi / bolovi u kuku i preponi). Ovakav obrazac viđamo kod artroze kuka, impingementa kuka i kompresije živca u lumbalnom dijelu kralježnice
- Precizna mjesta boli – ponekad pacijenti navode točne regije poput trohantera, što pomaže u dijagnostici (Trohanterični bolni sindrom).
- Karakter boli – bol može biti oštra, tupa ili probadajuća, ovisno o uzroku.
- Trajanje i okolnosti – bol može biti konstantna ili se pojavljivati tijekom određenih pokreta.
- Povezanost s aktivnostima – tijekom hodanja, stajanja ili sjedenja bol se često pogoršava.
- Noćna bol (Bolovi u kukovima kod spavanja) – bolovi u kukovima pri spavanju mogu upućivati na artritis ili druga stanja.
- Ograničenje pokreta – kod artroze kuka javljaju se poteškoće pri pregibanju, rotaciji ili podizanju noge, što otežava svakodnevne aktivnosti (oblačenje, vezanje cipela, ulazak u auto).
- Promjena hoda – pacijenti često šepaju kako bi smanjili simptome; šepanje može biti posljedica boli (antalgično) ili skraćenja noge.
Kako se dijagnosticira bol u kuku?
Kako bi se bol u kuku uspješno liječila bitno je otkriti uzrok, tj. postaviti ispravnu dijagnozu prije započinjana i planiranja liječenja. Ako patite od boli u kuku koja ne prolazi na kraći period mirovanja i ograničava Vas u svakodnevnim aktivnostima te narušava kvalitetu života potrebno je javiti se liječniku.
Problemima kukova bave se fizijatri i ortopedi, koji će prvo razgovarati s pacijentom o simptomima boli u kuku, njenoj učestalosti, intenzitetu, lokaciji i čimbenicima koji je pogoršavaju ili olakšavaju. Takav razgovor pomaže liječniku u usmjeravanju na dijagnozu i određivanju daljnjih koraka.
Nakon razgovora slijedi fizikalni pregled, koji obično uključuje procjenu hoda, opsega pokreta u kuku, snage mišića te izvođenje specifičnih testova kojima se nastoji reproducirati bol. Na temelju tih nalaza liječnik može preciznije odrediti uzrok boli i posumnjati na određenu dijagnozu.
Nakon detaljno uzete povijesti bolesti i učinjenog fizikalnog pregleda, liječnik može, ovisno o stanju na koje se sumnja, zatražiti dodatne dijagnostičke pretrage. Dijagnostičkim slikovnim metodama možemo točno analizirati strukture zgloba kuka i okolnih tkiva što može pomoći u postavljanju točne dijagnoze. Na raspolaganju su nam:
- rendgen
- ultrazvuk
- kompjutorizirana tomografija (CT)
- magnetska rezonanca (MR)
Rendgen kuka
Rendgen kuka i zdjelice je najčešće prva pretraga na koju će Vas uputiti liječnik jer je metoda široko dostupna i relativno neškodljiva. Na radiološkim snimkama dobro se može analizirati koštana građa zgloba kuka i zdjelice. Od patoloških stanja rendgenom možemo ustanoviti:
- degenerativne promjene (osteoartritis ili artrozu) kuka
- prijelome kosti
- uznapredovali stadij avaskularne nekroze
- femoroacetabularni sindrom sraza (FAI)
Ultrazvuk kuka
Ultrazvuk kuka je lako dostupna, brza i relativno jeftina dijagnostička metoda kojom možemo pregledati neke dijelove kuka. Često je “produžena ruka” kliničara, fizijatra te se može napraviti u sklopu kliničkog pregleda u ambulanti. Ultrazvukom ne možemo vidjeti unutarnju građu zgloba kuka. Međutim dosta dobro možemo prikazati tetive i mišiće koji se nalaze u regiji kuka, naročito u trohanteričnoj regiji koja je često izvor boli.
Kompjuterizirana tomografija (CT)
CT se rjeđe koristi za dijagnosticiranje bolesti kuka međutim može biti vrlo korisno kako bi se utvrdilo ima li zglob kuka neobičan oblik. CT koristi rendgenske zrake kako bi prikazao slikovne presjeke kuka, koje zatim računalo spaja u trodimenzionalnu sliku kuka. Postoje stanja u kojima zglob kuka može biti vrlo plitak, a CT skeniranje to može pokazati.
Magnetska rezonanca (MR) kuka
MR koristi magnetske valove kako bi prikazao građu regije tijela. Odlična je metoda za detaljan prikaz mekih tkiva. Magnetskom rezonancom se mogu ustanoviti puknuća tetiva, povrede labruma te izljev u zglobu i okolnim burzama. Avaskularna nekroza glave femura bitna je dijagnoza koja se u ranijim stadijima može dijagnosticirati samo MR-om.
Bol u kuku: 10 najčešćih dijagnoza
U ovom poglavlju ćemo pokušati na sustavan način nabrojati i opisati 10 najčešćih bolesti koje uzrokuju bol u kuku. Radi lakšeg razumijevanja i praćenja, bolesti ćemo grupirati prema području u kojem se bol najčešće javlja.
- Artroza ili osteoartritis kuka
- Prijelom kuka
- Femoroacetabularni impingement (FAI)
- Ozljeda labruma
- Stres fraktura vrata bedrene kosti
- Avaskularna nekroza bedrene kosti
- Trohanterični bolni sindrom (trohanterični burzitis, upala tetive kuka)
Bolovi u kuku s prednje strane
U većini slučajeva bol u kuku s prednje strane uzrokovana je poremećajima i bolestima samog zgloba kuka. Bol s prednje strane kuka također može biti uzrokovana prenaprezanjem fleksornih tetiva kuka. Postoje i stanja kada se bol iz drugih regija širi ili se osjeća u kuku i preponi, takozvana prenesena bol.
Bol koja se prenosi iz trbušne šupljine može biti vezana za upalu slijepog crijeva, kilu ili mokaćni mjehur te probleme sa ženskim reproduktivnim organima (najčešće ciste jajnika). O temi vezano za bol u preponama više pročitajte u posebnom članku: Bol u preponama: Najčešći uzroci i kako ih prepoznati
U starijih osoba najčešće dijagnoze su:
- osteoartritis kuka
- prijelomi kuka
- avaskularna nekroza glave bedrene kosti
Kod mlađih osoba, fizički aktivnih osoba i sportaša najčešći uzrok boli su:
- ozljede labruma
- femoroacetabularni sindrom sraza (FAI)
- stres frakture vrata bedrene kosti
1. Artroza kuka (osteoartritis kuka ili koksartroza)
Artroza kuka je degenerativna bolest zgloba gdje dolazi do postupnog propadanja hrskavice u zglobu kuka. Učestalo se javlja u starijih osoba te uzrokuje bol, ukočenost i smanjenu pokretljivost. Kod starijih odraslih osoba, osteoartritis kuka je najčešći uzrok boli u prednjem dijelu kuka. Artroza kuka može kod oboljelih uzrokovati značajno smanjenje tjelesne aktivnosti i kvalitete života. Početak tegoba kod osteoartritisa kuka obično je postupan, međutim neki pacijenti mogu se sjetiti određene ozljede ili pada u prošlosti. Pacijenti se najčešće tuže na bol koja se javlja pri hodanju, ponekad i pri sjedenju, naročito u dubokom naslonjaču ili automobilu te kod ustajanja iz sjedećeg položaja. Kao rezultat može se javiti šepanje.
Dijagnoza osteoartritisa kuka uključuje sveobuhvatan pregled, koji obuhvaća:
- klinički pregled gdje će se ustanoviti smanjenje opsega pokreta u zglobu te provokacija boli na određene pokrete
- slikovne pretrage poput rendgenske snimke kukova i zdjelice gdje će se prikazati suženje zglobnog prostora i stvaranja osteofita
- u nejasnim slučajevima ultrazvučno vođene injekcije anestetika radi razlikovanja boli iz kuka od one iz lumbalne kralježnice
Liječenje osteoartritisa kuka obuhvaća:
- kao prva linija liječenja mogu se preporučiti mjere kao što je prilagođavanje načina života, smanjenje tjelesne težine
- pomagala za hod, štake ili štap, odterećuju zglob, čime se smanjuje bol i povećava pokretljivost pri hodu
- analgetici
- fizikalna terapija za jačanje mišića oko zdjeličnog obruča i natkoljenica kao i vježbe opsega pokreta.
- u kasnijem uznapredovalom stadiju osteoartritisa kuka indicirano je operativno liječenje, ugradnja umjetnog zgloba kuka, kako bi se poboljšala funkcija zgloba i ublažili simptomi
Više na temu artroza kuka pročitajte u članku Artroza kuka: Najčešća bolest kuka kod starijih osoba
2. Prijelom kuka (fraktura kuka)
Prijelomi kuka češće se javljaju kod starijih osoba. Najčešće nastaju nakon pada ili druge traume, a mogu biti povezani s osteoporozom. Kod pacijenata s osteoporozom kosti su krhke te dolazi do prijeloma vrata bedrene kosti čak i na neznatnu traumu. Pacijenti obično ne mogu hodati na ozlijeđenoj nozi te je noga skraćena, rotirana prema van i odmaknuta od središnje linije u ležećem položaju. Prijelom kuka je hitno medicinsko stanje koje zahtijeva transport do najbliže bolničke ustanove. Većina prijeloma kuka vidljiva je na rendgenu i zahtjeva hitno kirurško liječenje.
3. Impingement kuka (Femoroacetabularni sindrom sraza – FAI)
Impingement kuka, femoroacetabularni sindrom sraza ili femoroacetabularni impingement jedan je od najčešćih uzroka boli u kuku kod mladih odraslih osoba. Može ga uzrokovati takozvani cam deformitet, što označava koštani izrast na glavi i vratu bedrene kosti i/ili pincer deformitet acetabuluma (previše pokrivanja glave bedrene kosti).
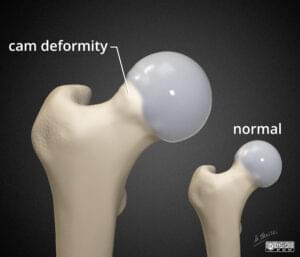
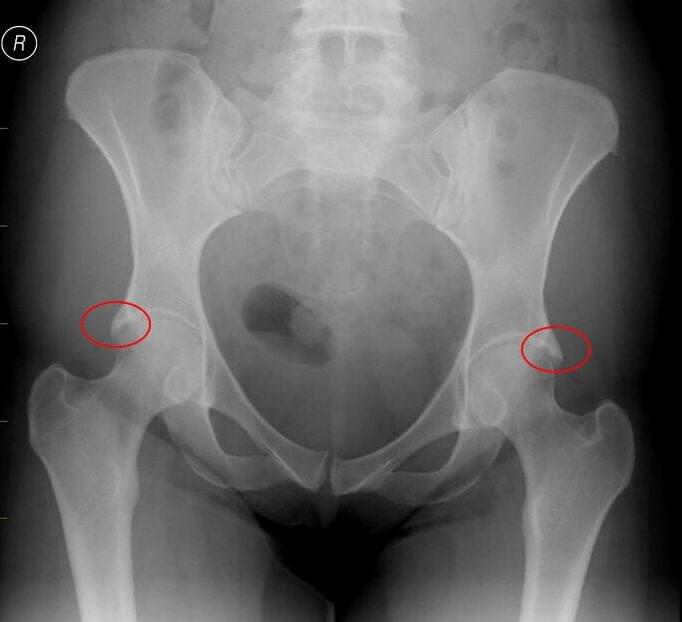
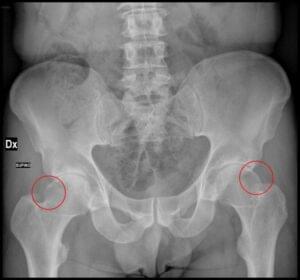
- Početak simptoma kod femoroacetabularnog sraza je postupan bez određene ozljede.
- Obično se javlja ranije kod sportaša nego kod nesportaša
- Može raditi smetnje sportašima čije aktivnosti zahtijevaju pretjerano pregibanje kuka i širok opseg pokreta u zglobu kuka.
- Pri pregledu liječnika prisutna je provokacija boli na unutarnju rotaciju pri fleksiji i adukciji (FADIR) te vanjsku rotaciju pri fleksiji i abdukciji (FABER) koje ukazuju na zglobnu patologiju kuka.
- Rendgenske snimke mogu pomoći u identifikaciji cam i pincer deformiteta i postavljanju dijagnoze.
4. Ozljede labruma kuka
Labrum kuka je hrskavični prsten na rubu acetabuluma koji pridonosi stabilnosti zgloba i smanjenju trenja. Povećava dodirnu površinu između zglobnih tijela kuka za 22% i volumen acetabuluma za 33%. Osim toga, labrum stvara vakuum s negativnim tlakom koji otežava iščašenje kuka. Također pridonosi ravnomjernom raspoređivanju kontaktne sile duž površine zgloba čime se sprečava trošenje hrskavice.
- Impingement kuka ( femoroacetabularni impingement FAI) smatra se glavnim čimbenikom nastanka ozljeda labruma kuka
- u anamnezi se često nađe povezanost sa sportom ili traumom
- glavni simptom je bol s prednje strane kuka ili bolovi u kuku i preponi koji se ponekad šire prema koljenu
- bol u kuku se najčešće razvija postupno
- često se javljaju bolovi u kukovima kod spavanja – noćna bol u kuku
- bol u kuku je najčešće konstantna, tupa, međutim pogoršava se kod određenih pokreta i radnji pri čemu se javlja oštra bol: hodanje, trčanje, dugotrajno sjedenje.
- bolovi u kuku su povremeno povezani sa zvučnim fenomenima prilikom pokreta kuka: pucketanje, preskakanje ili kliktanje.
Dijagnoza
Sumnja na ovo stanje najčešće zahtijeva dijagnostičke pretrage poput rendgenskog snimanja ili magnetske rezonancije (MRI) radi precizne dijagnoze.
- Rendgenom ne vidimo ozljedu labruma, ali možemo vidjeti znakove impingementa, ranije opisane cam i pincer lezije.
- Ozljede hrskavice kuka i samog labruma najbolje se prikazuju na magnetskoj rezonanci (MR)
- u 30% slučajeva ni s magnetskom rezonancom nije moguće prikazati ozljedu labruma kuka. U tim slučajevima potrebno učiniti MR artrografiju – magnetska rezonanca kuka s kontrastom koji se ubrizgava u zglob kuka.
Liječenje
Opcije liječenja variraju od konzervativnih pristupa poput fizikalne terapije do kirurških intervencija, ovisno o ozbiljnosti ozljede i njezinom utjecaju na svakodnevni život pacijenta.
Konzervativno liječenje ozljede labruma uključuje odmor, primjenu lijekova protiv bolova (analgetika), prilagođavanje svakodnevnih aktivnosti, fizikalnu terapiju te po potrebi injekciju kortikosteroida u zglob. Cilj fizikalne terapije je poboljšati snagu mišića oko kuka i stabilizaciju mišića trupa. Ipak, unatoč ovim mjerama, približno tri četvrtine profesionalnih sportaša s ozljedom labruma na kraju zahtijevaju operativni zahvat.
Operativno liječenje obuhvaća nekoliko kirurških tehnika, a većina postupaka izvodi se artroskopski. Tradicionalni debridman podrazumijeva uklanjanje ozlijeđenog i potrganog dijela labruma, dok se suvremenije tehnike fokusiraju na popravak ili rekonstrukciju labruma. Cilj ovih postupaka je očuvati funkciju labruma, spriječiti daljnje oštećenje hrskavice kuka te smanjiti rizik od preuranjenog razvoja osteoartritisa kuka.
5. Stres fraktura vrata bedrene kosti
Stres frakture vrata bedrene kosti često se javljaju kao rezultat ponavljanog opterećenja odnosno preopterećenja zgloba kuka. Relativno je rijedak uzrok boli u kuku i uglavnom se viđa kod osoba koje se bave visoko-intenzivnim aktivnostima. Pod najvećim su rizikom profesionalni vojnici koji često marširaju te maratonski trkači.
Bol u kuku kod stres frakture vrata bedrene kosti obično nastaje postupno, bez jasne traume. Tegobe se smiruju mirovanjem, dok se pogoršavaju opterećenjem zgloba kuka. Bol se ponekad širi i u nogu ili preponu, što dodatno otežava prepoznavanje uzroka. Ako se stanje ne prepozna i ne započne odgovarajuće liječenje na vrijeme, može imati potencijalno ozbiljne posljedice.
Rendgenskim snimanjem stres frakturu vrata bedrene kosti gotovo je nemoguće utvrditi, stoga se za potvrdu dijagnoze koristi magnetna rezonanca (MR). Konzervativno liječenje uključuje mirovanje, postupno uključivanje u aktivnosti nakon sanacije prijeloma te rehabilitaciju. Operativno liječenje, kada je indicirano, uključuje profilaktičko postavljanje fiksacije u kost kako bi se spriječilo daljnje napredovanje prijeloma.
Ako se ne liječi, prijelom može napredovati do potpunog prijeloma s pomakom ulomaka bedrene kosti, što može dovesti do komplikacija poput nesraslog prijeloma, osteonekroze glave bedrene kosti i dugotrajnog invaliditeta.
6. Aseptična ili avaskularna nekroza glave bedrene kosti
Aseptička nekroza ili avaskularna nekroza glavice bedrene kosti, poznata i kao osteonekroza kuka, označava infarkt kosti koji je nastao zbog nedovoljne opskrbe krvlju. Zbog nedovoljne opskrbe krvlju dolazi do smrti osteocita (koštane stanice) i koštane srži. Ova smrt stanica neizbježno će dovesti do propadanja, urušavanja glavice bedrene kosti. Ako se ne liječi u ranijim fazama neminovno će dovesti do razvoja osteoartritisa kuka. Osteonekroza glave bedrene kosti razlog je za otprilike 10% učinjenih proteza kuka.
Postoji nekoliko čimbenika za razvoj ovog stanja:
Uzroci avaskularne nekroze (AVN) bedrene kosti
- Trauma – prijelom ili fraktura te iščašenje glave bedrene kosti najčešći su uzrok nastanka avaskularne nekroze bedrene kosti.
- Kortikosteroidi – kronična uporaba kortikosteroida drugi je najčešći razlog u nastanku AVN. Čak 80% svih ne-traumatskih osteonekroza glave bedrene kosti vezano je uz uporabu kortikosteroida. Unatoč dokazima koji ukazuju na povezanost između upotrebe steroida i osteonekroze, točna patofiziologija nije u potpunosti razjašnjena.
- Alkohol – kronična konzumacija alkohola također predstavlja faktor rizika za nastanak osteonekroze. Točan mehanizam nije potpuno poznat.
- Anemija srpastih stanica – nasljedna bolest u kojoj su crvene krvne stanice nepravilnog oblika i krute te otežano prolaze kroz uske kapilare, što ometa protok krvi i dovodi do ishemije i koštanog infarkta.
- Autoimune bolesti – autoimune bolesti i kronična upalna stanja, poput sistemskog eritematoznog lupusa, poznati su rizični čimbenici za nastanak AVN bedrene kosti.
- Vaskularne bolesti i citotoksični lijekovi – vaskularna bolest kod dijabetesa, kao i uporaba citotoksičnih lijekova u liječenju tumorskih bolesti, mogu dovesti do razvoja osteonekroze.
Legg-Calve-Perthesova bolest je avaskularna nekroza glavice bedrene kosti koja pogađa pedijatrijsku populaciju. Uzrok nastanka nije poznat. Nedostatak opskrbe krvlju uzrokuje nekrozu glavice bedrene kosti što dovodi do deformacije što predstavlja visoki rizik za razvoj osteoartritisa kuka.
Simptomi
Pacijenti na početku mogu biti bez simptoma. Kada se simptomi pojave najčešće je to bol u kuku s prednje strane ili bol u kuku i preponi/ bol u kuku i nozi. Tegobe se pogoršavaju na opterećenje, ali najčešće ni mirovanje nije u potpunosti bezbolno. Česti su i bolovi u kuku kod spavanja.
Dijagnoza
Da bi pravodobno liječili ovu bolest i spriječili urušavanje glave bedrene kosti te trajne posljedice nužno je bolest na vrijeme otkriti. Dijagnoza se postavlja na temelju kliničke slike i dijagnostičkih pretraga:
- Rendgen kuka. Na rendgenu možemo vidjeti uznapredovale stadije osteonekroze glave bedrene kosti kada je već došlo do urušavanja kosti i deformacije glave bedrene kosti.
- Magnetska rezonanca (MR). MR je zlatni standard za dijagnozu avaskularne nekroze u ranim stadijima bolesti. Ovom pretragom mogu se ustanoviti promjene u koštanoj srži, veličina/lokacija nekrotičnog područja, utjecaj na hrskavicu acetabuluma, dubina kolapsa itd. Ovi faktori su vrlo korisni prilikom određivanja prognoze i izrade plana liječenja.
Liječenje
Liječenje avaskularne nekroze može biti konzervativno ili kirurško (endoproteza kuka). Odabir najpogodnije vrste liječenja izrađuje se individualno uzimajući u obzir sljedeće faktore:
- dob pacijenta
- razinu tj. intenzitet boli/nelagode u kuku
- lokaciju i opseg nekroze
- komorbiditete – druge bolesti koje od kojih pacijent boluje
- da li je došlo do kolapsa kosti glave bedrene kosti ili ne – najvažniji faktor!
Bol u kuku s bočne ili vanjske strane kuka
Glavni i najučestaliji uzrok boli s bočne strane kuka je trohanterični bolni sindrom.
7. Trohanterični bolni sindrom (upala tetive kuka, burzitis kuka)
Najčešći uzrok za bol u kuku s bočne ili vanjske strane je trohanterični bolni sindrom. Pod pojmom trohanterični bolni sindrom uvrštavamo više dijagnoza, a to su:
- trohanterični burzitis (burzitis kuka)
- vanjski škljocajući kuk
- glutealna tendinopatija – upala tetive kuka
Trohanterični bolni sindrom manifestira se kao bol u bočnom dijelu kuka koja se pogoršava hodanjem ili drugim fizičkim aktivnostima, dugotrajnim sjedenjem i spavanjem na zahvaćenom boku. Pritisak prstom u području bočne strane kuka najčešće je bolan. Najčešće pogađa žene u dobi od 40 do 60 godina. Nastanak boli je postupan te obično nije povezan s ozljedama.
Razlozi nastanka trohanteričnog bolnog sindroma
- Degeneracija i upala tetiva – u podlozi je najčešće degeneracija glutealnih tetiva koje se hvataju za veliki trohanter te pripadajućih sluznih vreća (burzi).
- Trenje iliotibijalnog trakta – trenje preko ruba velikog trohantera i vanjski “škljocajući kuk” mogu dodatno doprinijeti razvoju sindroma.
- Ponavljajuće aktivnosti – dugotrajno hodanje, trčanje ili slične repetitivne radnje često uzrokuju iritaciju tkiva na vanjskoj strani kuka.
- Mehaničko preopterećenje – intenzivni treninzi ili trčanje na duge udaljenosti mogu stvoriti prekomjeran stres u području velikog trohantera.
- Sjedilački način života – manjak aktivnosti smanjuje snagu mišića i stabilnost kuka, što pogoduje razvoju boli.
- Prekomjerna tjelesna težina – povećava opterećenje na zglob kuka i tetive s njegove vanjske strane.
- Različita duljina nogu – nejednaka duljina nogu ili deformacije poput skolioze mogu dovesti do nepravilnog opterećenja tetiva kuka i pojave boli.
Iako trohanterični bolni sindrom može biti povezan s burzitisom, tendinopatija (upala tetive kuka) ili puknuća tetive gluteusa mediusa smatraju se glavnim uzrocima.
Dijagnoza
Dijagnoza trohanteričnog bolnog sindroma uključuje temeljitu kliničku procjenu. Detaljna povijest bolesti i ciljani fizikalni pregled najčešće dovode do postavljanja ispravne dijagnoze. Prilikom evaluacije pacijenta potrebno je isključiti druge česte dijagnoze koje izazivaju bol u kuku, osteoartritis kuka te femoroacetabularni sindrom sraza.
- Rendgenski snimci u pravilu služe da bi isključili druge uzroke, a ne potvrdili dijagnozu
- U slučaju nedoumice oko dijagnoze može se učiniti dijagnostički ultrazvuk kuka. UZV-om se može prikazati zadebljanje i narušena struktura glutealnih tetiva. Također je moguće ustanoviti upalu burze, sluzne vreće.
- Magnetska rezonanca (MR) je rijetko potrebna. Pretragu je potrebno učiniti ako sumnjamo na puknuće tetiva.
Liječenje
Liječenje je u velike većine slučajeva konzervativno, a uključuje protuupalne lijekove, fizikalnu terapiju s vježbama te modifikaciju aktivnosti. Kirurško liječenje je vrlo rijetko potrebno.
Više o temi pročitajte u zasebnom članku Upala tetive kuka i burzitis kuka: Trohanterični bolni sindrom
Bol u kuku sa stražnje strane
Uzrok boli u stražnjem dijelu kuka može biti teško dijagnosticirati. Raspon mogućih dijagnoza obuhvaća uzroke vezane uz mišićno-koštani sustav, ali i takozvanu prenesenu bol iz zdjelice te ginekoloških problema. Pacijenti s prenesenom boli mogu imati povijest ponavljajućih bolova povezanih s menstruacijom ili simptoma vezanih uz mokraćni ili probavni sustav.
Od mišićno-koštanih poteškoća najčešće se javljaju:
- sindrom duboke glutealne boli
- piriformis sindrom
- prenesena bol iz lumbalne kralježnice
- bol u sakroilijakalnim zglobovima
- bol iz stražnje lože (hamstrings)
8. Piriformis sindrom i duboki glutealni sindrom
Piriformis sindrom uzrokovan je kompresijom ishijadičnog živca (n.ischiadicus) od strane mišića piriformisa sa stražnje strane kuka. Kompresija živca uzrokuje bol u kuku i stražnjici te simptome išijasa (žareća bol koja se širi niz nogu). Piriformis sindrom podskup je dubokog glutealnog sindroma, koji uključuje kompresiju ishijadičnog i/ili pudendalnog živca od strane mišića:
- piriformis
- gemellus
- obturatorius internus
- proksimalna stražnja loža (hamstrings)
Pacijenti s dubokim glutealnim sindromom imaju duboku bol u stražnjici koja se pogoršava sjedenjem i simptome išijasa. Test istezanja mišića piriformisa u sjedećem položaju može reproducirati bol. Liječenje je u većini slučajeva konzervativno. Ponekad je potrebno učiniti MR za lokalizaciju kompresije ili elektromioneurografiju (EMNG) da bi se ustanovila kompresija i oštećenje živca.
9. Prenesena bol iz lumbalne kralježnice i sakroilijakalnog zgloba
Tegobe s lumbalnom kralježnicom mogu se manifestirati kao bol u stražnjem dijelu kuka. Pacijenti obično osjećaju bol u donjem dijelu leđa – križobolju te u stražnjem dijelu kuka/stražnjici. Kod ovakvih pacijenata bolovi u donjem dijelu leđa najčešće su prisutni od ranije. Ponekad pacijenti osjećaju bol u donjem dijelu leđa i zdjelici. Rendgen lumbalne kralježnice obično pokazuje degenerativne promjene na kralježnici – spondilozu i malo nam govori o uzroku boli. Magnetska rezonanca pak može pomoći u identifikaciji problema kao što su hernijacije diska, kompresije živca, spinalne stenoze ili artroze fasetnih zglobova koji mogu uzrokovati bol koja se širi u glutealnu regiju i stražnji dio kuka.
Disfunkcija ili artritis sakroilijakalnih zglobova također može uzrokovati bol u kuku sa stražnje strane. Najčešći nalaz tijekom fizikalnog pregleda je osjetljivost na palpaciju nad sakroilijakalnim zglobom te pozitivni specijalni testovi za provokaciju boli u sakroilijakalnom zglobu. Bol u sakroilijakalnom zglobu obično se ne javlja iznad razine L5, što bi pak ukazivalo na bol porijekla iz lumbalne kralježnice. Rendgen može pokazati artritis sakroilijakalnog zgloba. Ako je dijagnoza nesigurna, MR može pokazati upalu ili artritis.
10. Ozljede hamstringsa (stražnje lože)
Bol u stražnjem dijelu kuka tj. u stražnjici oko sjedne kosti može ukazivati na istegnuće, napuknuće ili potpuno odvajanje mišića hamstrings s hvatišta na sjednoj kosti. Pacijenti mogu imati povijest traumatske ozljede, ozljede povezane sa sportom ili pretjerane uporabe. Potpuno puknuće ili odvajanje mišića s hvatišta često rezultira pojavom krvnog podljeva na stražnjoj strani bedra. Tendinopatija ili djelomično puknuće mišića obično se pogoršavaju testiranjem snage mišića stražnje lože natkoljenice, ali ne uzrokuju očigledne modrice ili deformacije. Pacijente s akutnim puknućem mišića treba uputiti ortopedu. Ako nije jasno da li pacijent ima ozljedu mišića stražnje lože natkoljenice, MRI ili ultrazvuk mogu biti korisni u postavljanju dijagnoze.
Kako se liječi bol u kukovima?
Ako imate bol u kukovima potražite savjet stručnjaka, fizijatra ili ortopeda, radi utvrđivanja točnog uzroka boli. Kada znamo točan uzrok boli možemo izraditi plan liječenja prilagođen stanju svakog pacijenta.
Općenito govoreći liječenje boli u kuku može biti:
- Konzervativno (ne-kirurško). Najčešće se koristi fizioterapija, promjena aktivnosti, lijekovi, uporaba pomagala, injekcije u kuk i regenerativna medicina.
- Kirurško liječenje (operacija)
Konzervativno liječenje – liječenje kuka bez operacije
Konzervativno liječenje najčešće je prvi izbor liječenja kod velike većine pacijenata osim u onih koji zahtijevaju hitno operativno liječenje, npr. trauma. Cilj je ublažiti bol, očuvati pokretljivost i spriječiti daljnje oštećenje zgloba.
Fizikalna terapija za bol u kuku
Fizikalna terapija ima ključnu ulogu u liječenju jer pomaže jačanju mišića, smanjenju boli i vraćanju funkcije zgloba. Najčešće metode uključuju:
- Vježbe za kukove – ciljane vježbe za jačanje mišića kuka, povećanje fleksibilnosti i korekciju biomehaničkih problema u području kukova i lumbalne kralježnice.
- Termoterapija i krioterapija – primjena toplinskih ili hladnih obloga za smanjenje boli i upale.
- Fizikalni modaliteti – ultrazvučna terapija, magnetsko zračenje, LASER, TENS i interferentne struje za kontrolu boli i poticanje zacjeljivanja.
- Terapija udarnim valom – posebno kod kroničnih tendinopatija.
Prilagodba aktivnosti i promjene životnog stila
Prilagodba svakodnevnih navika često značajno doprinosi smanjenju simptoma. Preporučuje se:
- Modifikacija aktivnosti – privremeno izbjegavanje pokreta i aktivnosti koje izazivaju bol. Npr. ako trčite, neko vrijeme smanjite intenzitet ili privremeno potpuno prestanite.
- Redukcija tjelesne težine – smanjenje opterećenja na zglob kuka.
- Aktivnosti niskog intenziteta – bavite se aktivnostima kao što su plivanje ili vožnja bicikla jer čuvaju pokretljivost i zdravlje zgloba, a ne oštećuju ga
Lijekovi
U terapiji se često koriste analgetici i protuupalni lijekovi.
- Nesteroidni protuupalni lijekovi (NSAR) – ibuprofen, ketoprofen, naproksen, diklofenak i drugi.
- Opioidni analgetici – npr. tramadol, u slučaju da NSAR nisu učinkoviti ili izazivaju nuspojave.
- Pridržavanje uputa liječnika – ključno radi smanjenja rizika od nuspojava.
Injekcije za bol u kuku
Injekcijska terapija primjenjuje se kada lijekovi i fizikalna terapija ne daju zadovoljavajuće rezultate. Na raspolaganju nam je nekoliko opcija.
- Kortikosteroidi – snažno protuupalno djelovanje. Primjenjuju se u zglob (npr. kod artroze kuka) ili oko upaljenih tetiva (trohanterični bolni sindrom), najčešće pod kontrolom ultrazvuka. Ograničena primjena (do 3 puta godišnje) zbog mogućih oštećenja hrskavice i tetiva.
- Hijaluronska kiselina (viskosuplementacija) – poboljšava podmazivanje zgloba i smanjuje trenje, najčešće kod osteoartritisa. Primjenjuju se direktno u zglob te je također poželjno davanje pod kontrolom ultrazvuka.
Regenerativna terapija
U novije vrijeme sve više se primjenjuju metode koje potiču obnovu oštećenih tkiva:
- Plazma bogata trombocitima (PRP) – injekcija koncentriranih trombocita za regeneraciju i smanjenje boli.
- Matične stanice – primjena vlastitih matičnih stanica radi regeneracije hrskavice i tetiva.
Ortopedska pomagala
Kod izraženijih tegoba pomažu i ortopedska pomagala koja rasterećuju zglob kuka:
- Štap ili štake – preporučuje se korištenje u suprotnoj ruci od bolnog kuka.
- Ortopedski ulošci za obuću – pomažu kod nejednake duljine nogu ili deformacija donjih ekstremiteta.
Kirurško liječenje
Kada konzervativne metode ne donose željene rezultate, a bol i ograničenja pokreta značajno narušavaju kvalitetu života, razmatra se kirurško liječenje. Ovisno o uzroku i opsegu oštećenja, primjenjuju se različite kirurške tehnike, od minimalno invazivnih postupaka do ugradnje umjetnog kuka.
Artroskopija kuka minimalno je invazivan kirurški zahvat koji omogućuje pregled i liječenje struktura unutar zgloba kroz male rezove na koži. Pomoću kamere – artroskopa – kirurg može detaljno pregledati hrskavicu, ligamente i druge strukture te po potrebi ukloniti oštećeno tkivo ili izvršiti popravak. Prednost artroskopije je brži oporavak, manja bol i manji rizik od komplikacija u usporedbi s klasičnim operacijama.
Totalna endoproteza kuka (TEP), poznata i kao totalna zamjena kuka, koristi se kod uznapredovalih oštećenja zgloba uzrokovanih osteoartritisom, traumom ili drugim stanjima koja dovode do trajne boli i gubitka pokretljivosti. Tijekom postupka uklanja se oštećeni zglob i zamjenjuje umjetnim implantatom, čime se obnavlja funkcija i ublažava bol. Ova operacija spada među najuspješnije ortopedske zahvate jer većini pacijenata omogućuje značajno poboljšanje kvalitete života i povratak svakodnevnim aktivnostima bez boli.
Više na ovu temu pročitajte u posebnom članku: Operacija kuka (TEP kuka): Kada? Zašto? Kako? Sve što Vas zanima
Prevencija bolesti kuka i savjeti za samopomoć
Prevencija bolesti kuka i savjeti za samopomoć
-
✔️
Održavajte zdravu tjelesnu težinu Prekomjerna težina povećava opterećenje na zglob kuka, pa je kontrola tjelesne mase ključna za prevenciju boli i oštećenja.
-
✔️
Redovita tjelesna aktivnost Umjerene aktivnosti poput hodanja, laganog trčanja ili nordijskog hodanja pomažu u očuvanju pokretljivosti i zdravlja zglobova.
-
✔️
Plivanje i vožnja bicikla Aktivnosti niskog intenziteta posebno su korisne jer jačaju mišiće bez prevelikog opterećenja na zglob kuka.
-
✔️
Vježbe za snagu i fleksibilnost Redovito radite ciljane vježbe za jačanje mišića kukova, stražnjice i trupa te istezanje za održavanje fleksibilnosti.
-
✔️
Pravilna ergonomija Obratite pažnju na držanje pri sjedenju, stajanju i podizanju tereta kako biste smanjili rizik od ozljeda i kronične boli u kuku.
-
✔️
Smanjite sjedenje Dugotrajno sjedenje slabi mišiće i povećava ukočenost kuka – pravite česte pauze i prošetajte se.
-
✔️
Uravnotežena prehrana Raznovrsna prehrana bogata voćem i povrćem, cjelovitim žitaricama te smanjenim unosom rafiniranih šećera i masnoća životinjskog podrijetla. Preporučuje se redovita konzumacija ribe bogate omega-3 masnim kiselinama.
Ove preventivne mjere nisu samo ključne za očuvanje trenutnog zdravlja kuka već i za smanjenje rizika od budućih problema. Redovita briga o zglobu kuka pomaže održati njegovu funkcionalnost i sprečava ozljede.
Najčešća pitanja
1. Kada potražiti stručnu pomoć ako imam bol u kuku?
Stručnu pomoć trebate potražiti u sljedećim situacijama:
- ako bol u kuku traje dulje od nekoliko dana unatoč odmoru i osnovnim mjerama samopomoći
- ako se bol pogoršava pri hodu ili noću remeti san
- ako osjećate ukočenost ili ograničenje pokreta
- ako primijetite oticanje, crvenilo ili naglu nemogućnost oslanjanja na nogu.
U takvim slučajevima važno je javiti se liječniku kako bi se utvrdio uzrok i započelo odgovarajuće liječenje.
2. Zašto se javljaju bolovi u kukovima kod spavanja?
Bolovi u kukovima kod spavanja mogu imati razne uzroke, a najčešći su: burzitis, osteoartritis, piriformis sindrom i tendinitis. Drugi uzroci uključuju povrede mišića ili mekih tkiva, trudnoću, položaj u kojem spavate i vrstu madraca. Ponekad bol u kuku uzrokuje bol iz drugog dijela tijela, poput donjeg dijela leđa, koja se spušta do kukova. Takvu bol nazivamo prenesena bol.
Bolovi u kukovima kod spavanja javljaju se u otprilike jedne petine osoba starijih od 65 godina. Bol u vanjskom dijelu kuka češće se javlja kod žena, naročito u dobi od 40-60 godina.
Ako se često budite uz bol u kuku, uzrok može biti položaj u kojem spavate ili madrac koji je previše mekan ili previše tvrd. Spavate li na leđima, pokušajte spavati na boku. Ako spavate na jednoj strani, pokušajte spavati na drugoj strani i stavite jastuk između nogu da biste održali kukove u liniji.
Više o bolovima u kukovima kod spavanja saznajte u članku: Bolovi u kukovima kod spavanja: Najčešći uzroci i praktični savjeti
3. Što uzrokuje škljocanje u kuku?
Povremeni zvuk škljocanja ili preskakanja koji se može čuti prilikom hodanja ili pokreta nogom proizlazi iz pokreta mišića ili tetive preko koštanih izbočenja. Kod kuka, najčešće mjesto je na vanjskoj strani gdje traka vezivnog tkiva (iliotibijalna traka) prelazi preko izbočine na bedrenoj kosti poznate kao veliki trohanter. Pucketanje ili klik može nastati i kod preskakanja mišića iliopsoasa preko izbočine na kosti zdjelice. Ovakvi zvukovi najčešće nisu praćeni bolom u kuku te nisu razlog za brigu. Oštećenja hrskavice ili labruma kuka također mogu izazvati osjećaj pucketanja ili klika.
Glenister R, Sharma S. Anatomy, Bony Pelvis and Lower Limb, Hip. [Updated 2023 Jul 24]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
Su T, Chen GX, Yang L. Diagnosis and treatment of labral tear. Chin Med J (Engl). 2019 Jan 20;132(2):211-219. doi: 10.1097/CM9.0000000000000020. PMID: 30614856; PMCID: PMC6365273.
Bernstein EM, Kelsey TJ, Cochran GK, Deafenbaugh BK, Kuhn KM. Femoral Neck Stress Fractures: An Updated Review. J Am Acad Orthop Surg. 2022 Apr 1;30(7):302-311. doi: 10.5435/JAAOS-D-21-00398. PMID: 35077440.
Barney J, Piuzzi NS, Akhondi H. Femoral Head Avascular Necrosis. [Updated 2023 Jul 3]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
Musick SR, Varacallo M. Snapping Hip Syndrome. [Updated 2023 Aug 4]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
van Berkel AC, Ringelenberg R, Bindels PJE, Bierma-Zeinstra SMA, Schiphof D. Nocturnal pain, is the pain different compared with pain during the day? An exploratory cross-sectional study in patients with hip and knee osteoarthritis. Fam Pract. 2023 Feb 9;40(1):75-82. doi: 10.1093/fampra/cmac074. PMID: 35849140; PMCID: PMC9909644.
McGovern RP, Martin RL, Kivlan BR, Christoforetti JJ. NON-OPERATIVE MANAGEMENT OF INDIVIDUALS WITH NON-ARTHRITIC HIP PAIN: A LITERATURE REVIEW. Int J Sports Phys Ther. 2019 Feb;14(1):135-147. PMID: 30746300; PMCID: PMC6350663.
Gandhi R, Perruccio AV, Mahomed NN. Surgical management of hip osteoarthritis. CMAJ. 2014 Mar 18;186(5):347-55. doi: 10.1503/cmaj.121584. Epub 2013 Oct 21. PMID: 24144604; PMCID: PMC3956563.
Nicholas E, Cheng J, Moley PJ. Non-operative Treatment Options for Osteoarthritis in the Hip. HSS J. 2023 Nov;19(4):486-493. doi: 10.1177/15563316231204437. Epub 2023 Oct 16. PMID: 37937095; PMCID: PMC10626931.
Pumarejo Gomez L, Li DD, Childress JM. Greater Trochanteric Pain Syndrome (Greater Trochanteric Bursitis) [Updated 2024 Feb 25]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.